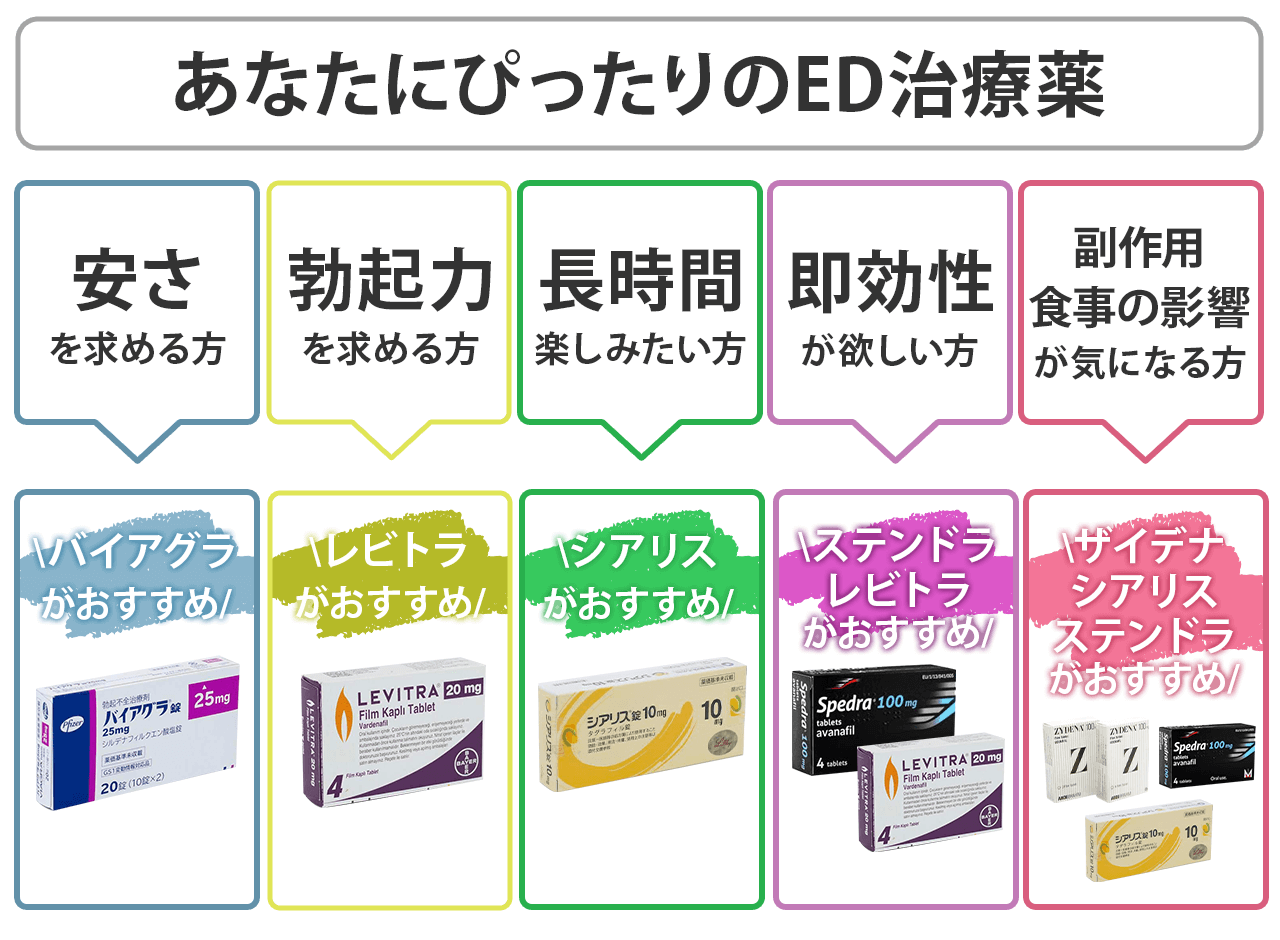
ED治療
ED治療は、ED治療薬(PDE-5阻害薬)の処方による治療を行っています。
ED治療のメリット
- バイアグラ・レビトラ・シアリスなど複数のED治療薬を選択できる
- 成分鑑定済みのジェネリック薬でコストを抑えられる
- 1錠からの処方やまとめ買いにも対応
- 男性医師による診察で安心
各ED治療薬の情報と処方の流れは以下から確認できます。
送料385円
※各治療薬で値段が変わります。
🔍 画像をタップして拡大して見る
当院で処方されるED治療薬の種類とED治療を確認したい場合は、こちらをご覧ください。 ED治療・ED治療薬の種類と比較
早漏治療
早漏治療では、ダポキセチンや局所スプレーを用いた治療を行っています。
早漏治療のメリット
- 内服薬やスプレーなど患者様の悩みに応じた提案が可能
- 初診でも1錠から処方可能
- 成分鑑定済みのジェネリック薬でコストを抑えられる
- 男性医師による診察で安心
各早漏治療薬のオンライン診療(通販)に関しては以下から確認できます。
送料385円
※各治療薬で値段が変わります。
当院の処方薬について詳しく確認したい場合は、こちらをご覧ください。 早漏防止薬の種類と特徴
メンズヘルス
メンズヘルス治療では、デイリータダラフィルを用いた治療を行っています。
メンズヘルス治療のメリット
- 成分鑑定済みのジェネリック薬でコストを抑えられる
- 1ヵ月分のみの処方のほか、定期配送にも対応(デイリータダラフィル)
- 男性医師による診察で安心
メンズヘルス治療薬の情報や処方の流れは以下から確認できます。
4,500円~7,500円
送料385円
※デイリータダラフィルの価格
※送料無料の条件もあります
AGA治療
AGA治療では、フィナステリド・デュタステリドやミノキシジルを用いた治療を行っています。
AGA治療のメリット
- 内服薬・外用薬・サプリメントの取り扱いあり
- ミノキシジルとの併用処方も可能
- 成分鑑定済みのジェネリック薬でコストを抑えられる
- 男性医師による診察で安心
各AGA治療薬のオンライン診療(通販)に関しては以下から確認できます。
送料385円
※各治療薬で1ヶ月の値段が変わります。

🔍 画像をタップして拡大して見る
当院の処方薬について詳しく確認したい場合は、こちらをご覧ください。 AGA治療薬(薄毛治療薬)の種類
FAGA治療
FAGA治療では、ミノキシジルやサプリメントを用いた薄毛治療を行っています。
FAGA治療のメリット
- 女性の薄毛に合わせた内服薬や外用薬、サプリメントの取り扱いあり
- 内服薬と外用薬、サプリメントを組み合わせたオーダーメイド治療ができる
- 成分鑑定済みのジェネリック薬でコストを抑えられる
- 中身のわからない梱包で安心
各FAGA治療薬のオンライン診療(通販)に関しては以下から確認できます。
送料385円
※各治療薬で1ヶ月の値段が変わります。
当院の処方薬について詳しく確認したい場合は、こちらをご覧ください。 FAGA治療薬(女性の薄毛治療薬)の種類
アフターピル外来
アフターピル外来では、レボノルゲストレル錠やエラを処方しています。
アフターピル外来のメリット
- 服用期間対応:
予期せぬ性行為後3日~5日以内に服用できる薬を処方 - 予約不要:
空いた時間に直接受診可能 - 即日院内処方:
来院後すぐにお薬を受け取れる - 笹塚駅徒歩2分の好立地:
通いやすく便利 - プライバシー配慮:
男女別入口・待合室で安心
診察料1,500円
※各治療薬で1錠の値段が変わります。
当院の処方薬について詳しく確認したい場合は、こちらをご覧ください。 アフターピルの種類と効果・副作用
禁煙治療
禁煙治療では、チャンピックス(バレニクリン)を用いた治療を行っています。
禁煙治療のメリット
- 国内正規品チャンピックスを医師の指導のもと処方するので安心
- ご希望に合わせて期間が選べる禁煙プログラム
- タバコの満足感を減らす禁煙補助薬でストレスなく継続できる
- 1日あたり406円~428円で治療できる
禁煙治療薬のオンライン診療(通販)に関しては以下から確認できます。
送料385円
※30日換算の価格
当院の処方薬について詳しく確認したい場合は、こちらをご覧ください。 禁煙の薬(禁煙補助薬)の種類
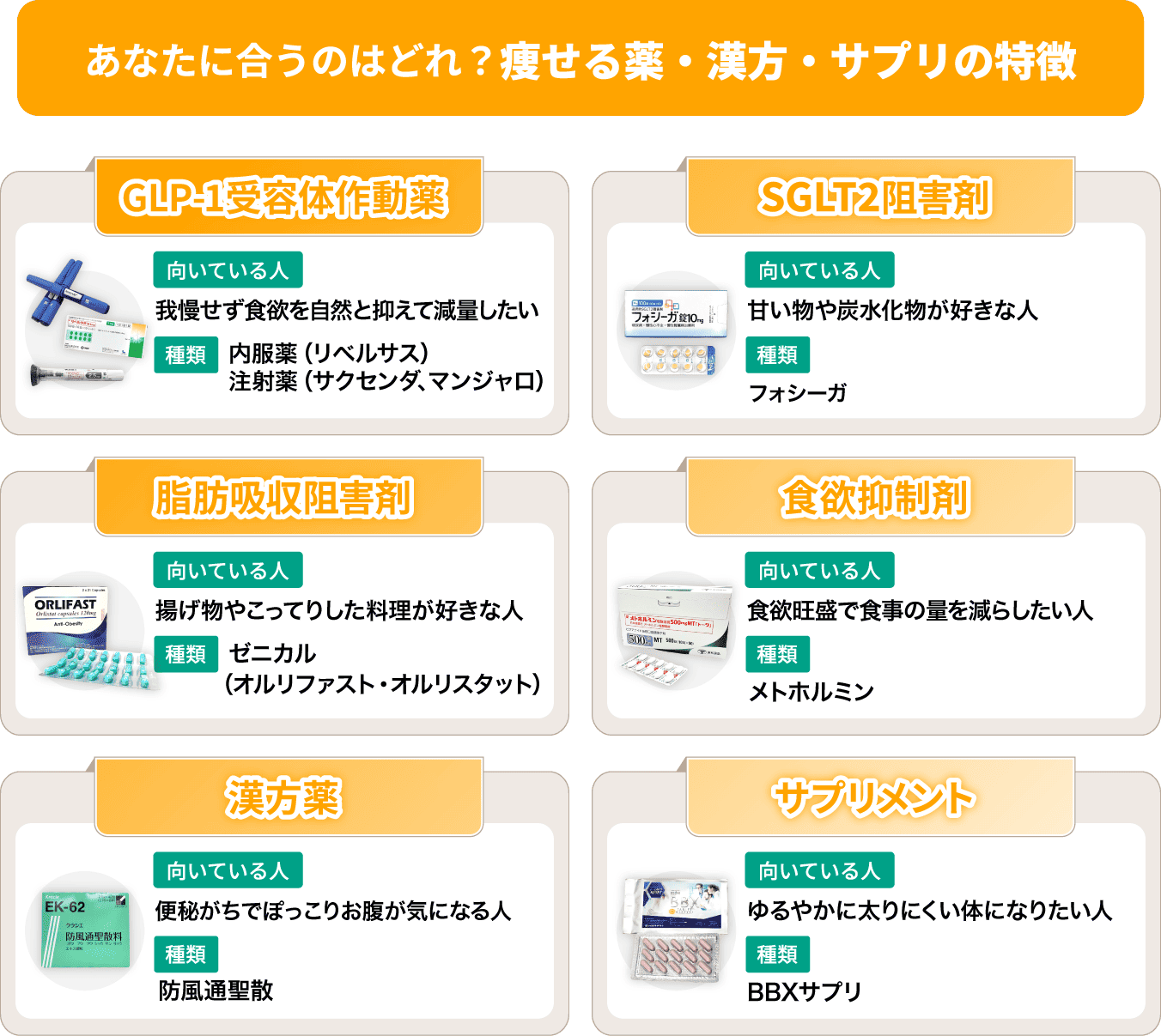
メディカルダイエット
メディカルダイエットでは、GLP-1受容体作動薬や漢方、サプリメントなどを用いた治療を行っています。
メディカルダイエットのメリット
- 複数の薬剤から自分に合った治療法を選べる
- 問診のみで視診や触診はなし
- 医師のサポートのもと無理のないダイエットに取り組める
- 中身のわからない梱包で安心
各ダイエット薬のオンライン診療(通販)に関しては以下から確認できます。
送料385円
※各治療薬で1ヶ月の値段が変わります。
※サクセンダ、マンジャロの処方には別途クール便代が発生します。
🔍 画像をタップして拡大して見る
当院の処方薬について詳しく確認したい場合は、こちらをご覧ください。 痩せ薬の種類や効果
ニキビ治療
ニキビ治療では、イソトレチノインや外用薬、内服薬を用いた治療を行っています。
ニキビ治療のメリット
- 症状に応じて内服薬や外用薬、サプリメントから選択可能
- 最短即日発送ですぐに治療を始められる
- 海外で重症ニキビ治療の第一選択薬とされるイソトレチノインを処方
- 中身のわからない梱包で安心
各ニキビ治療薬のオンライン診療(通販)に関しては以下から確認できます。
送料385円
※各治療薬で1ヶ月の値段が変わります。
当院の処方薬について詳しく確認したい場合は、こちらをご覧ください。 ニキビ治療薬の種類と効果
インフルエンザ予防
インフルエンザ予防では、イナビル・オセルタミビルカプセル(タミフルジェネリック)を用いた予防を行っています。
インフルエンザ予防のメリット
- ワクチン接種だけでは不安な方
- オンライン診療に対応。最短即日発送ですぐに治療を始められる(対面診療も可)
- 使用実績の多いタミフル(ジェネリック)と、1回で予防が行えるイナビルを処方
- お子様や高齢の方など、家族分まとめて処方が可能
各インフルエンザ予防薬のオンライン診療(通販)に関しては以下から確認できます。
送料385円
※各治療薬で値段が変わります。
当院のインフルエンザ予防薬について詳しく確認したい場合は、こちらをご覧ください。 インフルエンザ予防薬の効果と副作用
花粉症治療
花粉症治療では、内服薬・点鼻薬・点眼薬を用いた花粉症症状(くしゃみ・鼻水・鼻づまり・目のかゆみ)の対策を行っています。
花粉シーズン前からの初期療法にも対応しております。
花粉症治療のメリット
- 症状に応じて内服薬・点鼻薬・点眼薬の種類を選択可能
- 内服薬・点鼻薬・点眼薬の併用なら花粉の症状をまとめて対策
- 最短即日発送ですぐに治療を始められる
各花粉症治療薬のオンライン診療(通販)に関しては以下から確認できます。
診察料1,500円
送料385円
※各治療薬で値段が変わります。
当院の花粉症治療薬について詳しく確認したい場合は、こちらをご覧ください。 花粉症治療薬の種類と効果
医師紹介

【略歴】
- 平成17年
- 医療法人財団 河北総合病院 勤務
- 平成29年
- ゴリラクリニック 池袋院 管理者
- 令和5年~
- フィットクリニック院長 勤務











